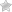Гематома — повреждение, для которого характерно появление ограниченного скопления крови (жидкой или свернувшейся) при разного рода травмах, сопровождающихся нарушением целостности стенки сосуда. В зависимости от локализации варьируются и последствия гематомы.
Внутричерепные гематомы способны осложняться нарушениями мозговых функций вплоть до летального исхода. Субдуральная гематома головного мозга — это скопление крови, локализованное между паутинной и мягкой мозговыми оболочками. Данная разновидность обычно является следствием черепно-мозговых травм.
Иногда разрыв сосуда, ставший причиной возникновения кровоизлияния, происходит при гипертонической болезни, аневризмах и артериовенозных мальформациях головного мозга.
Информация для врачей: по МКБ 10 субдуральная гематома определяется как «травматическое субдуральное кровоизлияние», шифр S06.5.
Классификация
Субдуральные гематомы классифицируют по скорости развития клинических признаков. Существуют следующие виды кровоизлияний:
- острая субдуральная гематома: проявления возникают на протяжении семидесяти двух часов от момента нанесения травмы;
- подострая субдуральная гематома определяется при развитии симптомов в течение четырех — четырнадцати лет после травмы;
- хроническая субдуральная гематома охарактеризована появлением симптоматики через несколько недель или месяцев после получения травмы (обычно больше трех недель).
Подострые и хронические типы кровоизлияний образуются чаще как результат повреждения сосудов под влиянием различных факторов; острые — как итог черепно-мозговой травмы. Субдуральное кровоизлияние с одинаковой частотой возникает как на стороне травмы, так и на противоположной по биомеаническому принципу противоудара (головной мозг смещается в сторону, противоположную удару и может травмироваться, столкнувшись с костным черепом с противоположной стороны).
Симптомы
Симптомы субдуральной гематомы, чрезвычайно вариабельны. Проявления гематомы обусловлены локальными, общемозговыми и стволовыми нарушениями. Характерен «светлый» промежуток — временного отрезка сразу после нанесения травмы, когда проявления отсутствуют. Длительность «светлого» промежутка может колебаться от минут и часов до нескольких суток. При хронических формах этот период может составлять месяцы или годы.
Для субдуральных гематом характерна волнообразность течения, при этом иные пациенты могут внезапно впасть в коматозное состояние.
Очаговые симптомы зависят от локализации кровоизлияния, общемозговые — от ее объема и величины сдавления головного мозга, стволовые симптомы — от характера поражения ствола мозга и от процента его вклинения в затылочное отверстие.
Варианты течения заболевания
Различают три основных варианта клинической картины субдуральных кровоизлияний:
- Классическая клиника. Изменение состояния сознания происходит в три фазы: потеря сознания на момент травмы, четкий «светлый» промежуток, повторная утрата сознания. В период восстановления больной сообщает о сильных головных болях, тошноте, головокружении, возможна потеря памяти. Очаговая симптоматика проявляет себя позже, в период углубления оглушения. Тогда же происходит резкое усиление головной боли, развивается рвота.
Очаговые симптомы: чаще всего это мидриаз, расстройства чувствительности, контралатеральная пирамидная недостаточность (недостаточность функционирования мозга, отображающаяся на противоположной стороне от стороны поражения). Из стволовой симптоматики: вторичный стволовый синдром (урежение частоты сердечных сокращений, нарушение функции дыхания, тонические судороги).
Трехфазность клиники привычнее для подострой формы, нежели для острой. В этих случаях возможно появление эйфории, снижения критики к своему состоянию.
- Вариант со стертой картиной «светлого» промежутка. Первичная потеря сознания может достигать степени комы. Четко выражена стволовая и очаговая симптоматика. Затем происходит частичное восстановление сознания (обычно до оглушения). Через некоторое время больной вновь впадает в сопор или кому, углубляются нарушения жизненно-важных функций. Могут развиться эпилептические припадки, нарастает гемипарез.
- Вариант без «светлого» промежутка. Встречается при множественных, тяжелых травмах головного мозга. Пациент находится в сопорозном состоянии или в коме. Моменты прояснения сознания либо стерты, либо отсутствуют, положительной динамики практически не отмечается.
Последствия субдуральной гематомы
Возникновение субдурального кровоизлияния сопровождается быстрым смещением мозга и ущемлением его стволовых структур. Субдуральная гематома обычно развивается на фоне тяжелых повреждений черепа и мозга, поэтому прогностически неблагоприятна.
Исход и последствия субдуральной гематомы головного мозга зависят от скорости распознавания кровоизлияния и грамотно выбранной методики лечения. В основе прогноза лежат и другие факторы: возраст пациента, объем кровоизлияния, соматическое утяжеление. Статистика на сегодня говорит о высокой летальности среди таких больных и инвалидизации среди выживших.
Лечение
Производится консервативным способом или хирургическим путем, в зависимости от ее вида, объема, а также индивидуальных особенностей пациента. При острой форме чаще показано удаление субдуральной гематомы. Обнаружение смещения и сдавливания мозговых структур — стимул к операции в максимально короткие сроки от момента нанесения травмы (или разрыва сосуда).
а) При МРТ без контрастирования на снимке определяются очаги скопления жидкости указанные белыми стрелками — подострые субдуральные гематомы.
б) При МРТ визуализируются очаги повышенной интенсивности сигнала (указаны стрелками белого цвета), а также очаги пониженной интенсивности МРТ-сигнала (указаны черными стрелками), данные признаки характерны для острых субдуральных гематом.
Абсолютным показанием для оперативного лечения субдуральной гематомы является толщина скопившейся крови более одного сантиметра, определяемая на визуализирующем исследовании (МСКТ, МРТ). Послеоперационный период должен сопровождаться поддерживанием жизненных функций, контролем внутричерепного давления.
Операция показана и при подостром субдуральном кровоизлиянии, если отмечается усиление очаговой симптоматики, появление признаков внутричерепной гипертензии.
Субдуральная гематома
Субдуральная гематома — ограниченное внутричерепное скопление крови, локализующееся между твердой и арахноидальной мозговыми оболочками. В большинстве случаев является следствием травмы. Проявляется вариативными по форме и длительности нарушениями сознания и психики, головной болью, рвотами, очаговым неврологическим дефицитом (мидриаз, гемипарез, экстрапирамидные расстройства). Решающую роль в диагностике имеют данные КТ или МРТ. В легких случаях достаточным является консервативное лечение (антифибринолитическое, противоотечное, симптоматическое), но чаще требуется хирургическое удаление гематомы.
Общие сведения
Субдуральная гематома — локальное скопление крови, находящееся между твердой и паутинной (арахноидальной) церебральными оболочками. Составляет около 40% от всех внутричерепных кровоизлияний, к которым также относятся эпидуральные и внутримозговые гематомы, желудочковые и субарахноидальные кровоизлияния. В преобладающем большинстве наблюдений субдуральная гематома выступает следствием черепно-мозговой травмы, частота ее встречаемости при тяжелой ЧМТ доходит до 22%. Гематомы субдуральной локализации могут возникать в любом возрасте, но чаще наблюдаются у людей старше 40 лет. Среди пациентов соотношение мужчин к женщинам составляет 3:1.
Субдуральные гематомы классифицируют на острые (проявляющиеся в первые 3-е суток ЧМТ), подострые (проявляющиеся в период от 3-х суток до 2-х недель с момента травмы) и хронические (проявляющиеся позднее 2-х недель). Согласно МКБ-10, выделяют нетравматическое и травматическое субдуральное кровоизлияние с наличием/отсутствием проникающей в череп раны. В клинической практике субдуральная гематома является предметом изучения для специалистов в области травматологии, нейрохирургии и неврологии.
Субдуральная гематома
Причины
Субдуральная гематома формируется преимущественно вследствие возникающего в результате ЧМТ разрыва интракраниальных вен, проходящих в субдуральном пространстве. Гораздо реже она возникает вследствие сосудистой церебральной патологии (артерио-венозных мальформаций и аневризм церебральных сосудов, гипертонической болезни, системного васкулита) и нарушений свертывания крови (коагулопатии, терапии антикоагулянтами). Отличием от эпидуральной гематомы является возможность двустороннего образования субдуральной гематомы.
Субдуральная гематома на стороне действия повреждающего агента (гомолатеральная гематома) образуется при малоподвижной голове и небольшой площади контакта с травмирующим предметом. Формирование гематомы возможно и без прямого контакта черепа с травмирующим фактором. Это может произойти при резкой остановке или перемене направления движения. Например, во время езды в транспорте, при падении на ягодицы или на ноги. Происходящее при этом резкое встряхивание головы обуславливает смещение полушарий мозга внутри черепной коробки, влекущее за собой разрыв интракраниальных вен.
Субдуральная гематома, противоположная стороне повреждения, носит название контрлатеральной. Она формируется при ударе черепа о массивный малоподвижный объект или при действии на неподвижную голову травмирующего предмета с большой площадью контакта. Контрлатеральная субдуральная гематома часто связана с разрывом вен, которые впадают в сагиттальный венозный синус. Намного реже гематомы субдурального пространства обусловлены непосредственным травмированием вен и артерий мозговой коры, происходящем при разрыве твердой церебральной оболочки. На практике часто наблюдаются двусторонние субдуральные гематомы, что связано с одновременным приложением нескольких механизмов травмирования.
Острая субдуральная гематома формируется преимущественно при тяжелой ЧМТ, подострая или хроническая — при легких формах ЧМТ. Хроническая субдуральная гематома заключена в капсулу, которая образуется спустя неделю после травмы благодаря активации фибробластов твердой оболочки мозга. Ее клинические проявления обусловлены нарастающим увеличением объема.
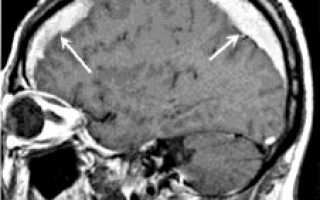
МРТ головного мозга. Массивная двухсторонняя хроническая субдуральная гематома.
Симптомы
Общемозговые симптомы
Среди общемозговых проявлений отмечаются расстройства сознания, нарушения психики, цефалгия (головная боль) и рвота. В классическом варианте характерна трёхфазность нарушений сознания: утрата сознания после ЧМТ, последующее восстановление на какое-то время, обозначаемое как светлый промежуток, затем повторная утрата сознания. Однако классическая клиника встречается достаточно редко. Если субдуральное кровоизлияние сочетается с ушибом головного мозга, то светлый промежуток вообще отсутствует. В других случаях он имеет стертый характер.
Длительность светлого промежутка весьма вариабельна: при острой гематоме — несколько минут или часов, при подострой — до нескольких суток, при хронической — несколько недель или месяцев, а иногда и несколько лет. В случае длительного светлого промежутка хронической гематомы его окончание может быть спровоцировано перепадами артериального давления, повторной травмой и др. факторами.
Среди нарушений сознания преобладают дезинтеграционные проявления: сумеречное состояние, делирий, аменция, онейроид. Возможны расстройства памяти, корсаковский синдром, «лобная» психика (эйфория, отсутствие критики, нелепое поведение). Зачастую отмечается психомоторное возбуждение. В ряде случаев наблюдаются генерализованные эпиприступы.
Пациенты, если возможен контакт, жалуются на головную боль, дискомфорт при движении глазными яблоками, головокружение, иррадиацию боли в затылок и глаза, гиперчувствительность к свету. Во многих случаях больные указывают на усиление цефалгии после рвоты. Отмечается ретроградная амнезия. При хронических гематомах возможно снижение зрения. Острые субдуральные гематомы, приводящие к компрессии мозга и масс-эффекту (дислокационному синдрому), сопровождаются признаками поражения мозгового ствола: артериальной гипотонией или гипертензией, дыхательными нарушениями, генерализованными расстройствами тонуса мышц и рефлексов.
Очаговые симптомы
Наиболее важным очаговым симптомом выступает мидриаз (расширение зрачка). В 60% случаев острая субдуральная гематома характеризуется мидриазом на стороне ее локализации. Мидриаз противоположного зрачка встречается при сочетании гематомы с очагом ушиба в другом полушарии. Мидриаз, сопровождающийся отсутствием или снижением реакции на свет, типичен для острых гематом, с сохранной реакцией на свет — для подострых и хронических. Мидриаз может сочетаться с птозом и глазодвигательными нарушениями.
Среди очаговой симптоматики можно отметить центральный гемипарез и недостаточность VII пары (лицевого нерва). Нарушения речи, как правило, возникают, если субдуральная гематома располагается в оболочках доминантного полушария. Сенсорные расстройства наблюдаются реже пирамидных нарушений, затрагивают как поверхностные, так и глубокие виды чувствительности. В ряде случаев имеет место экстапирамидный симптомокомплекс в виде пластического тонуса мышц, оральных автоматизмов, появления хватательного рефлекса.
Диагностика
Вариабельность клинической картины затрудняет распознавание субдуральных кровоизлияний. При диагностике неврологом учитываются: характер травмы, динамика нарушения сознания, наличие светлого промежутка, проявления «лобной» психики, данные неврологического статуса. Всем пациентам в обязательном порядке проводится рентгенография черепа. В отсутствие других способов распознаванию гематомы может способствовать Эхо-ЭГ. Вспомогательным методом диагностики хронических гематом выступает офтальмоскопия. На глазном дне офтальмолог зачастую определяет застойные диски зрительных нервов с их частичной атрофией. При проведении ангиографии церебральных сосудов выявляется характерный «симптом каймы» — серповидная зона аваскуляризации.
Решающими методами в диагностике субдуральной гематомы являются КТ и МРТ головного мозга. В диагностике острых гематом предпочтение отдается КТ головного мозга, которая в таких случаях выявляет однородную зону повышенной плотности, имеющую серповидную форму. С течением времени происходит разуплотнение гематомы и распад кровяных пигментов, в связи с чем через 1-6 нед. она перестает отличается по плотности от окружающих тканей. В подобной ситуации диагноз основывается на смещении латеральный отделов мозга в медиальном направлении и признаках сдавления бокового желудочка.
КТ головного мозга. Подострая субдуральная гематома справа
При проведении МРТ может наблюдаться пониженная контрастность зоны острой гематомы; хронические субдуральные гематомы, как правило, отличаются гиперинтенсивностью в Т2 режиме. В затруднительных случаях помогает МРТ с контрастированием. Интенсивное накопление контраста капсулой гематомы позволяет дифференцировать ее от арахноидальной кисты или субдуральной гигромы.
Лечение
Консервативная терапия осуществляется у пациентов без нарушений сознания, имеющих гематому толщиной не более 1 см, сопровождающуюся смещением церебральных структур до 3 мм. Консервативное лечение и наблюдение в динамике с МРТ или КТ контролем показано также пациентам в коме или сопоре при объеме гематомы до 40 мл и внутричерепном давлении ниже 25 мм рт. ст. Схема лечения включает: антифибринолитические препараты (аминокапроновую кислоту, викасол, апротинин), нифедипин или нимодипин для профилактики вазоспазма, маннитол для предупреждения отека мозга, симптоматические средства (противосудорожные, анальгетики, седативные, противорвотные).
Острая и подострая субдуральная гематома с признаками сдавления головного мозга и дислокации, наличием очаговой симптоматики или выраженной внутричерепной гипертензии являются показанием к проведению срочного хирургического лечения. При быстром нарастании дислокационного синдрома проводится ургентное эндоскопическое удаление гематомы через фрезевое отверстие. При стабилизации состояния пациента нейрохирургами осуществляется широкая краниотомия с удалением субдуральной гематомы и очагов размозжения. Хроническая гематома требует хирургического лечения при нарастании ее объема и появлении застойных дисков при офтальмоскопии. В таких случаях она подлежит наружному дренированию.
Прогноз и профилактика
Число смертельных исходов составляет 50-90% и наиболее высоко у пожилых пациентов. Следует отметить, что летальность обуславливает не столько субдуральная гематома, сколько травматические повреждения тканей мозга. Причиной смерти также являются: дислокация мозговых структур, вторичная церебральная ишемия, отек головного мозга. Угроза смертельного исхода остается и после хирургического лечения, поскольку в послеоперационном периоде возможно нарастание церебрального отека. Наиболее благоприятные исходы отмечаются при проведении операции в первые 6 ч. с момента ЧМТ. В легких случаях при успешном консервативном лечении субдуральная гематома рассасывается в течение месяца. Возможна ее трансформация в хроническую гематому.
Профилактика субдуральных кровоизлияний тесно связана с предупреждением травматизма вообще и травм головы в частности. К мерам безопасности относятся: ношение шлемов при езде на мотоцикле, велосипеде, роликах, скейте; ношение касок на стройке, при восхождении в горах, занятии байдарочным спортом и другими видами экстрима.
Внутримозговые гематомы: виды, симптомы, лечение и операции
Внутримозговой гематомой (ВМГ) называют скопление крови на ограниченном участке вещества мозга, произошедшее из-за нарушения целостности церебрального сосуда. Провоцируют патологическое состояние слабые или травмированные внутримозговые артерии или вены, которые, разорвавшись, стали испускать кровь во внутричерепное пространство. Полость ВМГ может быть заполнена жидкой или свернувшейся кровью, либо кровянистой субстанцией с примесью мозгового детрита (размозженных фрагментов тканей мозга).
Схематичное изображение большой гематомы.
Церебральные гематомы бывают единичными и множественными, односторонней и двусторонней локализации, острыми, подострыми и хроническими. В хроническую форму они переходят уже спустя 21 день после случившейся геморрагии. Триггерами патогенеза чаще выступают последствия артериальной гипертонии и атеросклероза (70%-80% случаев), аневризм и сосудистых мальформаций, механических интракраниальных повреждений вследствие ЧМТ.
Внутримозговые гематомы представляют серьезную угрозу здоровью и жизни пациента, поскольку структурообразующие ткани головного мозга в месте локализации очагов подвергаются сдавливанию, дислокации, отеку и некрозу. Без адекватной терапии патология может привести к грубейшим морфологическим и функциональным поражениям мозга, нередко необратимого характера. При ВМГ любого генеза риски инвалидности и смертности слишком высоки: инвалидизация затрагивает до 70% выживших пациентов, вероятность летального исхода составляет 25%-50%.
Классификация внутримозговых гематом
Внутримозговые гематомы в нейрохирургии и неврологии классифицируют по расположению и объемам. По расположению диагностируются следующие виды ВМГ:
- медиальные (10%) — размещены кнутри от внутренней капсулы, определяются в зоне таламуса и гипоталамуса с возможным распространением в средний мозг и желудочки ГМ;
- латеральные (самые частые, составляют порядка 50%-55% от всех гематом) — расположены кнаружи от внутренней капсулы, локализуются преимущественно в районе скорлупы, нередко распространяясь на уровень семиовальных центров и островковой доли;
- лобарные (15%)- сосредоточены под корой больших полушарий в субкортикальном белом веществе, обычно в пределах одной доли (затылочной, височной, лобной или теменной);
- мозжечковые (10%) — располагаются в области правой/левой гемисферы мозжечка или червеобразной структуры (при поражении червя нередко возникает прорыв гематомы с попаданием содержимого в 4 желудочек, что становится причиной развития окклюзионной гидроцефалии);
- внутристволовые (6%-9%) — образуются в стволе головного мозга, как правило, чаще такие гематомы поражают структуры варолиева моста по типу геморрагического пропитывания;
- смешанные — одновременно охватывают несколько внутримозговых анатомических структур (например, подкорковое белое вещество, базальные узлы основания конечного мозга и таламус), либо ВМГ сочетается с субдуральными видами гематом.
Важным диагностическим показателем, который сыграет предопределяющее значение в выборе лечебного алгоритма, — размер, или объем образовавшейся гематомы. По объему различают следующие типы внутримозговых гематом:
- малые — менее 40 см³;
- средние — 40-60 см³;
- большие — 60-80 см³;
- гигантские — более 80 см³.
Вторичные осложнения в виде возрастающей компрессии, деформации, отекания и смещения мозга могут происходить при кровяных сгустках не только крупных, но и средних размеров. В некоторых случаях, особенно если сопутствовал ушиб мозга, для создания масс-эффекта может быть достаточно геморрагического компонента и в 30 см³.
Клинические признаки при ВМГ
Клиническая картина внутримозговых гематом начинается с внезапного начала криза, характерного для кровоизлияния в мозг. Кровоизлиянию чаще предшествует высокое артериальное давление или травма головы. В острый период наблюдаются типичные симптомы:
- резкая, интенсивно выраженная головная боль;
- головокружение, потеря сознания;
- тошнота, рвота;
- тяжелое хриплое дыхание;
- нарушение частоты сердечных сокращений;
- развитие гемипареза на противоположной от ВМГ стороне с возможным перерастанием в гемиплегию (чаще в ноге, руке, лицевой мускулатуре);
- коматозное состояние.
Выраженность симптомов зависит от масштабов и локализации гематомы. С течением патологии наблюдается прогрессирование неврологического дефицита с преобладанием двигательных, чувствительных, речевых, мыслительных расстройств. У больных с гематомами внутримозговой локации зачастую беспокоят судороги по эпилептическому типу, ригидность мышц затылка и шеи, нарушения координации и синдромом оглушения сознания различной степени тяжести. Часто возникают зрительные расстройства (мидриаз, выпадение полей, односторонняя гемианопсия, птоз, пр.), брадикардия, проблемы с памятью, психические отклонения.
Чтобы дать четкое обоснование происходящим симптомам, нужно провести качественную инструментальную диагностику мозга посредством способов церебральной визуализации. Без нормального обследования мозга невозможно вынести окончательное заключение по диагнозу, его тяжести и локализации, нельзя выбрать метод лечения и сформировать представление о прогнозах исхода.
Диагностика гематомы в структурах мозга
В постановке диагноза клиническую ценность представляет нейровизуализация. В качестве первоначального исследования головного мозга назначают компьютерную томографию. Этот недорогой способ позволяет быстро и легко определить наличие крови в веществе ГМ, расположение и объем сгустка. Информативность КТ наиболее высокая, когда с момента появления гематомы прошло 2-3 недели (максимум 5 нед.). До этого времени участок ВМГ имеет самую повышенную плотность, что облегчает диагностику и можно ограничиться одной КТ.
МРТ.
По мере старения очага (в среднем через 14-21 сутки) плотность геморрагической массы сокращается, она становится изоплотной, то есть приближенной к нормальным мозговым тканям. В этот период и позже качественные сведения о внутримозговой гематоме и состоянии мозга уже может предоставить сугубо магниторезонансная томография.
Дополнительно часто рекомендуют пациенту пройти ангиографию ГМ. Эта методика не располагает нужным потенциалом для верификации ВМГ. Но ангиография сосудов мозга определяет интенсивность и распространение ангиоспазма, позволяет исключить или подтвердить факт причастности к развитию ВМГ сосудистой мальформации или артериальной аневризмы.
Методы лечения внутримозговой гематомы
Для лечения мозговых гематом применяются консервативная терапия или нейрохирургическая операция. Рекомендациями по консервативному устранению гематомы являются:
- незначительные размеры очага (≤ 40 куб. см.) без выраженного проявления симптомов, без клинических признаков вклинения и дислокации;
- старческий возраст пациента (от 75 лет и старше);
- нецелесообразность хирургии ввиду высокого риска неблагоприятного исхода (н-р, масштабная геморрагия в доминантном полушарии или с обширным неврологическим поражением);
- тяжелое состояние свертывающей системы крови, сепсис;
- сахарный диабет в стадии декомпенсации, неуправляемая гипертензия.
Консервативно проблему решают компетентные врачи-неврологии и нейрореаниматологи. Лечебный план разрабатывается строго индивидуально. Он может предполагать базисное противоишемическое, гипотензивное лечение, сокращение отека мозга осмодиуретиками, терапию гемостатиками и нейропротекторами.
Хирургические способы для удаления ВМГ
Оперативное вмешательство показано в большинстве случаев. Его основная цель — спасение жизни человека и нормализация неврологического статуса. Применение операции оправдано при следующих состояниях:
- гематомы любых размеров, сопровождающиеся выраженным масс-эффектом, водянкой мозга, дислокацией серединных структур более чем на 5 мм;
- лобарные и латеральные ВМГ от 50 см³ и больше в объеме;
- медиальные образования от 20 см³ и выше;
- гематомы мозжечка ≥ 15 см³;
- прогрессивное усугубление самочувствия больного (исключение — кома 2-3 ст.);
- молодой возраст пациента;
- выраженная внутричерепная гипертензия при невозможном проведении коррекции ВЧД консервативно.
Вариантами выбора для хирургического лечения являются транскраниальная операция с прямой ревизией под контролем микроскопа (стандартная, самая распространенная методика), стереотаксическая аспирация, эндоскопическое удаление гематомы.
- Транскраниальное удаление. Операция подразумевает прямую краниотомию (классическую трепанацию, чаще расширенную) в проекции очага. Далее выполняется энцефалотомия в районе ближайшего прилежания ВМГ к коре головного мозга. После приступают к удалению патологического образования, которое осуществляется методом аспирации с вымыванием полости струей физиологического раствора. Сильно сгущенные элементы извлекаются посредством специального окончатого пинцета-зажима. Гемостаз проводится путем биполярной коагуляции сосудов, применения антигеморрагических средств (губки, фибрин-тромбинового клея, ватников с перекисью водорода). На рану устанавливается дренаж. Длится хирургический сеанс примерно 3 часа, манипуляции выполняются под общей анестезией. Прямая краниотомия больше распространена при лобарных и мозжечковых ВМГ.
- Стереотаксическая процедура. Стереотаксическую аспирацию относят к малоинвазивной тактике. Однако, несмотря на щадящее воздействие, после такого лечения чаще возникают рецидивы гематом, чем после краниотомии. Это объясняется невозможностью провести тщательный гемостаз в ходе стереотаксической операции. Базовый вид анестезиологического обеспечения — нейролептанальгезия. Вмешательство проводится чаще при гематомах медиального и смешанного вида. Голову пациента предварительно фиксируют в специальной стереотаксической раме. Далее после наложения в черепе небольшого фрезевого отверстия в полость гематомы внедряется тонкая канюля (диаметр около 5 мм). Через установленную канюлю, к которой подсоединяется электроаспиратор, эвакуируют патологическое содержимое из мозга. Интраоперационный контроль введения канюли и лечебных манипуляций осуществляется с использованием систем навигации и рентгенологического оборудования. Длительность сеанса — 1-3 часа.
- Эндоскопическая операция. Это — минимально агрессивная тактика нейрохирургии, предполагающая извлечение скопившейся в тканях мозга крови под контролем эндоскопа. Наркоз используют, как правило, интубационного вида. Доступ выполняется посредством такого хирургического прибора, как трефин, который служит для создания малого трепанационного отверстия в черепе округлой формы. В образованное трефинационное отверстие помещается жесткая эндоскопическая трубка. На трубке эндоскопа имеется видеосистема, которая передает изображение структур мозга на цветной интраоперационный экран. Эндоскоп осторожно подводят к интересующей области, затем его приливно-отливной рабочей системой производится отсасывание гематомы и промывание полости. Гемостаз проводится тоже эндоскопическим путем, используя монополярную коагуляцию и расфокусированное лазерное облучение. Продолжительность процедуры — 45-90 минут.
Пройти прямую краниотомию клиники России предлагают по цене 60 тыс. рублей и более, стереотаксическую операцию — 40-60 тыс. руб., эндоскопическое удаление гематомы — от 50 тыс. до 62 тыс. рублей.
После любого оперативного вмешательства назначается полноценный курс реабилитации, включающий глубокую профилактику всех возможных послеоперационных осложнений (инфекций, тромбоза, пневмонии и т. д.). В доминирующем количестве случаев после нейрохирургии целесообразна профилактическая терапия, предупреждающая эпиприступы.
В среднем на восстановление взрослого пациента после удаления внутричерепной гематомы уходит около 6 месяцев. Угнетенные функции могут восстановиться полностью, но абсолютной гарантии на это нет, так как все зависит от исходного состояния больного, возраста, от характера и последствий внутримозговой гематомы на дооперационном этапе. У детей реабилитация обычно продвигается более быстрыми темпами, при этом гораздо чаще она заканчивается полноценным восстановлением.
Где лечат лучше всего
Внутримозговые гематомы — проблема наисерьезнейшая, сопряженная с высокими рисками смертности и полной нетрудоспособности. Пациентам с таким диагнозом нужно наблюдаться и лечиться в медучреждениях высокого мирового уровня. Одни из лучших специалистов нейрохирургического профиля Европы практикуют в Чехии.
Центральный военный госпиталь г.Прага.
Клиники Чехии следуют только передовым принципам диагностики и ультрасовременным технологиям безопасного лечения поражений ЦНС. Кроме того, в знаменитой республике предлагают безупречное реабилитационное ведение пациентов после операций на головном мозге.
Чешская нейрохирургия — это качество оказываемых услуг, еще и доступные цены на них. В Чехии высокотехнологичные программы лечения внутримозговых гематом стоят в 2-3 раза ниже, чем в Израиле и Германии.
Литература:
- Скориченко, «Доисторическая M.» (СПб., 1996); его же, «Гигиена в доисторические времена» (СПб., 1996).
- ОФС.1.2.1.2.0003.15 Тонкослойная хроматография // Государственная фармакопея, XIII изд.
- ОФС.1.2.1.1.0003.15 Спектрофотометрия в ультрафиолетовой и видимой областях // Государственная фармакопея, XIII изд.
- https://neurosys.ru/bolezni/gematoma-subduralnaya.
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_neurology/subdural-hematoma.
- https://msk-artusmed.ru/mozg/vnutrimozgovye-gematomy/.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая активность соединения ЛХС-1208 (N-гликозилированные производные индоло[2,3-а]карбазола) // Российский биотерапевтический журнал 2010. № 1. С. 80.
- Debjit B., Rishab B., Darsh G., Parshuram R., Sampath K. P. K. Gastroretentive drug delivery systems- a novel approaches of control drug delivery systems. Research Journal of Science and Technology;10(2): 145–156. DOI: 10.5958/2349-2988.2018.00022.0.